 |
第1048号(平成17年5月5日) |
 |
(2) |
第26回日本医学会総会ポストコングレス公開シンポジウム(第2回・東京)より
英国の医療改革から学ぶ―第2回―
近藤 克則(日本福祉大学社会福祉学部教授)

医療の質については,イギリスでも医療事故が多発し,社会問題化した.日本でも多発しているが,その背景として,医療現場の人手不足が挙げられる.
例えば,日本では,急性期病棟の看護師数は欧米の約半分の水準で,医師数も,医師不足が叫ばれているイギリスと,さほど変わらない.しかも,イギリスは医学部定員を増やしており,いずれ日本より高い水準になるであろう.
日本の医療法が定める基準からみても医師不足である.入院患者十六名ごとに一人,および外来患者四十人ごとに一人の医師を配置するという標準数(人員配置基準)を満たしていない,いわゆる“標欠病院”が,全国調査で二五%もあるのが,わが国の実情である.
さらに,昨年四月に,国立病院が独立行政法人化し,監督官庁になった厚生労働省が,病院職員のサービス残業を調査したところ,残業代の財源が足りないことが明らかになった.逆にいえば,今まで億円単位で残業代を払っていなかった違法状態であったのである.
前述のように,イギリスの研修医はよく働くが,日本でも同様であり,過去の判例では,週七十三時間以上働いていて亡くなった研修医が過労死と認定されている.しかも,日本全国の国立大学病院の研修医の平均労働時間は,週八十八時間であった.
医療事故は,航空機事故とよく比較されるが,日本の研修医は,月に八十五時間に制限されているパイロットの四倍働いている.航空機事故の専門家は,「このような労働実態が現実だとしたら,医療事故が起きないほうが不思議である」とコメントしている.これが,今の日本の医療現場である.
対岸の火事とはいえないイギリス事情
待機者問題についても,「日本はフリーアクセスでよかった」と思うかも知れないが,これは一次・二次医療の話である.病院での急性期治療後の長期療養施設入所希望者が増えて,三十三万人が待機,地域によっては,半年から二年待つといった状況が,現実に日本でも発生している.
ところが,日本では医療費をもっと上げるべきだという世論にはならない.同じような状況に置かれていたイギリスでは,医療費を一・五倍にするという政策にも国民的な支持がある.この違いの原因は,実情が国民に十分周知されていないせいではないかと思う.
次に,日本の医療従事者の士気はどうか.保険医団体が,会員に対し,将来に希望を持てるかと聞いたところ,八十歳以上の会員は八七%が希望を持っていたが,これから医療を担わなければいけない若い会員は,一五%しか希望を持っていなかった.
昔は,自宅の電話番号を患者さんに伝え,必要があれば夜間でも診るという開業医が多かった.ところが,今や,ビルにクリニックを開業するスタイルが増えた.夜電話すると留守番電話が流れていて,不安に感じた母親が,小児科の当直医がいる基幹病院に集中し,病院の小児科医が過労状態になるという悪循環に陥っている.
これらの状況を考え合わせると,イギリスは決して対岸の火事ではない.日本も同じ状況なのに,実は気づかれていないだけではないか.
医療費抑制がもたらすもの
医療費抑制論者たちは,効率を高めればいいというが,果たして費用をかけずに可能なのかを吟味してみたい.
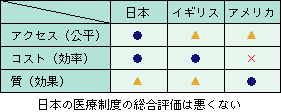
医療政策研究者の間では,(1)必要な人がだれでもアクセスできる公平な医療(2)医療費の安さ(3)医療の質が高いという三つを同時に満たすことはできないと意見が一致している(図(1)).
日本は,フリーアクセスで,コストもそこそこ,質も悪くない.イギリスは,安上がりだが,待機者リスト問題が深刻で,質は日本並み.アメリカは,質は高いが,コストは世界一高く,アクセスは,無保険者が四千万人もいる深刻な状況である.日本の医療制度は,トータルで評価すると決して悪くない.高齢者増に伴い過去に比べ増えているという理由のみで,医療費抑制の論議を重ねていてよいのであろうか.
医療費を抑え続けた場合,二つの可能性がある.一つは,自己負担を増やさず,医療費の総枠を減らす方向で,この場合,医療の質が低下し,供給量が不足して待機者問題が深刻になる.もう一つは,財界人が主張する,自己負担を増やす方向である.これだと公的医療費が縮小し,民間保険に入る人が増え,保険会社は儲かり,お金持ちは大丈夫だが,保険に入れない人たちのアクセスが悪化する.このような行く末を国民は望んでいるのか.
社会的に見て,疾患や障害が低所得者層に多いことは,世界中で確認されている.医療を必要とする人たちが自己負担できないという理由で医療から排除されてしまうなら,果たして何のための社会保障制度であろうか.
| 図(1) 同時に3つは満たせない |
 |
国民が選択する医療の質と医療費水準
過少医療や誤用医療(医療・処方ミス)の対策には,医療費の拡大が必要であり,医療の質向上と費用節減は,過剰医療の抑制でのみ両立し得る.医療の質を犠牲にしない医療費抑制のためには,情報化への投資と無駄な部分の特定をする評価研究が不可欠である.
医療費を抑制し過ぎると,医療の質が低下する.イギリスやアメリカでは,個々の技術や医療機関を評価し,その結果を開示して,国民に選んでもらう時代に向かっている.
イギリスでは,国が,インターネット等を使って,スタンダードの医療水準を国民に公開し,現場では,そのレベルを保つように努力する.さらに,平均在院日数や治療成績も,チェックする仕組みが導入されている.
「評価と説明責任の時代」である.イギリスの研究では,病院の医師が少なければ,医療費は安くなるが,死亡率は高くなる.一方,医師数が多ければ,医療費は高いが,死亡率が低い.これを説明されたうえで,国民がどちらかを選ぶ,そういう時代に向かっているのではないか.
日本の医療の本当の課題
以上,イギリスから学ぶべきものは,医療費を長期間抑制し続ければ医療は荒廃し,その回復には,膨大なお金と時間がかかること,さらに,医療の質や安全性の向上のためには,国レベルの仕組みづくりが必要であること.大局的には,「医療費抑制の時代」を超え,「評価と説明責任の時代」に向かうことが,今,求められている.
日本の医療費水準は先進国のなかでは低い(表(1)).だとすれば,医療費の抑制が課題なのではなく,医療の質,安全性,公平性を崩さないことが課題である.そのためには,適正な医療費拡大は不可欠だという主張に,国民の支持が得られるかどうか.さらに,拡大する医療費を,自己負担とするか,公的負担とするか.これは国民が,どちらを選択するかによって決まる.
加えて,医療従事者,医療機関の自己改革も重要であり,診療報酬による誘導のみでなく,医療全体を底上げするような,国レベルの仕組みづくりが,今求められている.
〈参考文献〉
近藤克則:「医療費抑制の時代」を超えて―イギリスの医療・福祉改革(医学書院)
|
表(1) どうする日本の医療
・医療費水準,先進国で最低レベル,医療費のマクロの効率は世界一(WHO,2000)
・むしろ課題は医療の質・安全,公平性確保
・適度な医療費拡大は不可欠
・医療費の総枠拡大に,国民の支持が得られるか?
・拡大する医療費は,公的 or 私的どちらで?
・必要な医療従事者・機関の自己改革
・全体を底上げする仕組みづくりの論議を
|
|

