医療事故調査制度の創設
もしもの事故が起こった時に
医師個人が刑事責任を問われることを防ぐ必要があります。
医療事故を個人の責任に帰さないために

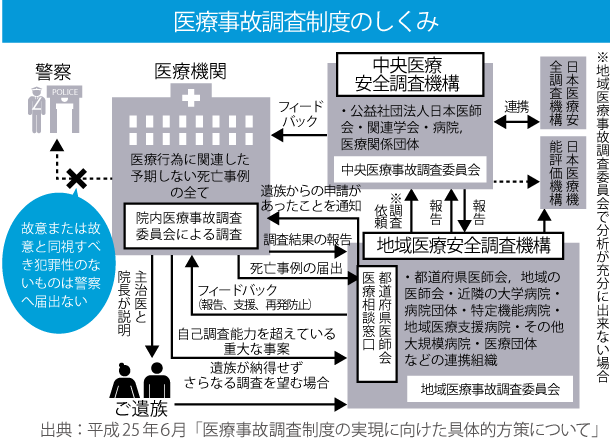
医療事故責任は誰が負うべきだと思いますか?多くの人が関わる医療現場では様々なミスが起こり得ますから、病院は最大限の配慮をして、不備のない医療システムを築き上げる必要があります。複雑なプロセスの中で事故が起こってしまったら、それは医療システムを十分整えていなかった病院の責任であると言うべきでしょう。しかし現状では、医療事故が起こると、医師個人が起訴されて刑事責任を問われてしまうケースが少なくありません。この状況を改善するためには、病院が自律的に医療事故の原因を調査し、再発防止につなげることを担保する必要があるでしょう。そのために、医療界の運営による医療事故調査制度を確立することが求められているのです。
日本医師会は10年以上にわたって、医療事故調査制度の創設に精力的に取り組んできました。そして、2013年5月の厚生労働省の発表により、法案の大きな枠組みが決まりました。6月には日本医師会の検討委員会が「医療事故調査制度の実現に向けた具体的方策について」を答申し、これを都道府県・郡市区等医師会・医療関係団体に送付しました。
この答申では、医療界の自律によって医療安全システムを構築するべく、次の三段階方式を提案しています。
①すべての医療機関における「院内医療事故調査委員会」の設置・運営
②その体制を支援するための地域における連携組織
「地域医療安全調査機構」の設置・運営
③さらなる医学的調査や再発防止策の策定に向けた活動を全国レベルで行う
第三者組織の設置・運営
具体的には、診療所や小規模病院を含むすべての医療機関内に院内医療事故調査委員会を設置し、医療行為に関連する予期しない死亡事例が発生した場合、第三者機関に届け出るとともに、院内ですみやかに原因を調査します。小さな医療機関に関しては、地域医療安全調査機構から人材を派遣するなどして支援体制を作ります。更なる分析が必要な場合には、第三者機関が全国レベルの検証リソースをもとに原因究明を行い、再発防止のための提言を行うことを想定しています。
刑事司法から離れた原因分析と再発防止
このプロセスの中で重要なのは、第三者機関へ届け出ることで、医療関連死を医療の枠組みの中できちんと調査することを担保し、刑事司法の介入を防いでいる点です。医療という正当行為の結果として死亡事例が発生した場合、できるかぎり医療の枠内で解決を図り、個人の責任追及を避けようという考えです。
「医療行為は本来的に危険を伴いますから、医師一人ひとりに非常に大きな負荷がかかります。そのことでリスキーな分野の医師が減り、国民に十分な医療が提供されないという事態は避けなければなりません。もしものことが起こったときには、病院全体のシステムと照らし合わせて原因を解明し、再発防止につなげられるような仕組みを構築するべきです。そのために、まずは制度をスタートさせて、不具合があれば修正しながら前に進んでいく姿勢をとっていきたいと考えています。」(高杉敬久常任理事)



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:窪田 泰江先生
- Information:January, 2014
- 特集:チーム医療への誘い 多職種連携の現在と未来
- 特集:EPISODE #01 精神科救急
- 特集:EPISODE #02 創傷治療
- 特集:EPISODE #03 血管内治療
- 特集:EPISODE #04 在宅医療
- 特集:多職種連携の現在と未来 日本医師会副会長・今村 聡先生に聴く
- 特集:地域のリソースを知り、 連携ができる医師を育てる
- 特集:多職種連携をテーマとした学生イベント
- 医学教育の展望:地域のニーズに応じた継続的な多職種連携教育
- 同世代のリアリティー:接客業(CA) 編
- NEED TO KNOW:患者に学ぶ(潰瘍性大腸炎)
- チーム医療のパートナー:言語聴覚士
- 地域医療ルポ:三重県津市|久藤内科 久藤 眞先生
- 10年目のカルテ:救急科 相坂 和貴子医師
- 10年目のカルテ:救急科 土谷 飛鳥医師
- 10年目のカルテ:救急科 椎野 泰和医師
- 日本医師会の取り組み:医療事故調査制度の創設
- 日本医師会の取り組み:産業医の役割
- 医師の働き方を考える:「地域の世話焼きおばさん」として、子どもからお母さんまで見守る
- 大学紹介:東京医科大学
- 大学紹介:富山大学
- 大学紹介:近畿大学
- 大学紹介:産業医科大学
- 日本医科学生総合体育大会:東医体
- 日本医科学生総合体育大会:西医体
- 医学生の交流ひろば:1
- 医学生の交流ひろば:2
- 医学生の交流ひろば:3
- 医学生の交流ひろば:4
- FACE to FACE:香田 将英×小池 研太郎

