
阪神・淡路大震災(前編)
data
地震の概要と特徴
1995年1月17日5時46分に発生。
淡路島北端付近、深さ16kmを震源とするマグニチュード7.3の直下型地震。
兵庫県神戸市の一部地域で最大震度7、神戸市と洲本市で震度6を観測。震度7の記録は観測史上初。
被害の規模
 死者6,434名、行方不明者3名、
死者6,434名、行方不明者3名、
負傷者43,792名
【死者内訳】
・圧死や窒息死
・火災
・その他、圧挫症候群等
【住家の被害】
・全壊家屋:約10万5,000棟
・半壊家屋:約14万4,000棟
【火災による被害】
・出火件数:293件
・全焼:7,036棟
・半焼:96棟
【ライフラインへの影響
(いずれもピーク時)】
・上水道:断水約130万戸
・ガス:供給停止約86万戸
・停電:約260万戸
・通信:電話不通
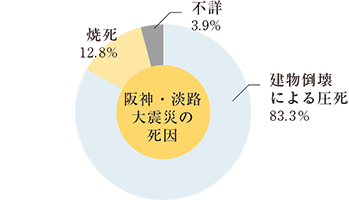
出典:兵庫県監察医 神戸市内における検死統計,1995年
※データは神戸市内のもの
「防ぎえた災害死」
阪神・淡路大震災は、1995年1月17日5時46分、多くの人が自宅などで就寝している時に発生しました。強い揺れが続いたのは10秒ほどでしたが、その短い時間に数多くの家屋が倒壊しました。震災による死亡者の死因の8割超が、家屋や家具の下敷きになったことによる圧死や窒息死でした。また、死亡者の9割以上は死亡推定時刻が午前6時までとなっており、ほとんどの人が即死だったと考えられています。
このような発災直後の死亡例については、医療による救命はできなかったと言えるでしょう。しかし同時に、阪神・淡路大震災では、医療が適切に介入すれば避けられた可能性がある「防ぎえた災害死」が多数存在したこともわかっています。例えば、震災後に行われた研究では、被災地外に広域搬送できていれば救命できた患者が約500名いたと推計されています*1。このような「防ぎえた災害死」をできるだけなくすことが、災害医療体制構築の目的となりました。
「防ぎえた災害死」を防ぐ仕組み
「防ぎえた災害死」が多数発生してしまった背景には複数の要因が指摘されています。まず、災害超急性期の現場で救急治療を行う体制や、重症者を被災地外へ搬送して治療する体制が整っていなかったことです。例えば、阪神・淡路大震災において圧挫症候群で命を落とした人のうち250例は、すぐに透析ができていれば救命可能だったと考えられています*2。ライフラインが途絶して十分な診療が行えない被災地から、被災地外への搬送が迅速に行われていれば、救えた命が多数あったのです。
また、通信手段の途絶や情報の混乱から、被災の程度の大きい医療機関や中小病院に患者が殺到してしまうといった例も多く見受けられました*3。
これらの反省から、現在の日本の災害医療体制の基盤となるような、災害拠点病院や災害派遣医療チーム(DMAT)を中心とした広域医療搬送の仕組みや広域災害救急医療情報システム(EMIS)などの制度が整えられていったのです。


写真提供:(一財)消防防災科学センター「災害写真データベース
*1大友康裕(分担研究者)(2004) "広域搬送患者の適応疾患と優先順位", 「災害時における広域緊急医療のあり方に関する研究平成15年度報告書:平成15年度厚生労働科学研究費補助金(医療技術評価総合研究事業)新たな救急医療施設のあり方と病院前救護体制の評価に関する研究総括・分担報告書」, p.12 写真提供:(一財)消防防災科学センター「災害写真データベース」
*2 日本医師会編『災害医療2020 大規模イベント、テロ対応を含めて』(メジカルビュー社、2020)p.53
*3 鵜飼卓・高橋有二・青野允(1995)『事例から学ぶ災害医療――「進化する災害」に対処するために』, pp.43-44

阪神・淡路大震災(後編)
interview
震災が起きた日、私は何を経験したか 中山 伸一先生
私の人生を変え、その後長年災害医療に携わるきっかけとなったのは、阪神・淡路大震災です。
震災当時は、神戸大学病院の外科から救急部へ助手として出向して2年が過ぎた頃でした。地震発生の朝、私は自宅近くの民間病院で当直中でした。前日の1月16日から泊まり勤務で、朝方当直室のベッドでうつらうつらしていた時、突然ゴーッという音が聞こえ、ベッドがトランポリンのように揺れ、身体が飛び跳ねました。周囲からは物が倒れる音も聞こえ、地震発生に気付きました。
最初にとった行動は院内の巡視です。院内には医師が私一人しかいなかったため、院内状況を確認して患者さんの安全を守る責任は自分にあります。発災後5分程度で、入院患者さん全員が無事であること、院内では水漏れや停電が発生していることを確認しました。
揺れの強さから、けが人が大量発生することが予想されましたが、実際に患者さんが病院に来るのはまだ先でした。その間に状況をつかもうと電話に飛びつきました。家族の安否が気がかりでまず自宅に電話をかけたのですが、つながりません。大学救急部には、何度かかけ直した後、やっとつながりました。当直医を呼び出して状況を確認し、「これから多くの怪我人が搬送されてくるはずだから、とにかく人を集め、トリアージを念頭に入れて初期対応するように!」と電話口で指示しました。しかし、今では考えられないことですが、当直医はトリアージという言葉を知らなかったのです。要点を簡単に説明して電話を切りました。
そうこうしているうちに、当直病院には患者さんが押し寄せてきました。普段のように一人ひとり丁寧な処置をしていては数がこなせないので、患者さんにガーゼを渡して自分で圧迫止血をしてもらうなど、最低限の処置をして回りました。
そろそろ大学病院に戻らなければと考えていた時、自宅の近所の方が幼子を抱えて来院しました。よく見るとそれは3歳になるわが娘でした。自宅のタンスが倒れて妻の大腿と娘の頭部に当たり、娘が嘔吐して顔色が悪いため連れてきてくださったのです。CTを撮ることもままならないため、理学的所見上命に別状はないと判断し、私の実家に避難して経過をみるよう指示しました。
当直先の院長が病院に到着したところで引き継ぎをし、自宅マンションと実家の様子を見に行きました。実家に家族を託し、マンション6階の足の踏み場もない自宅で、風呂桶に水だけ溜めて大学病院に向け車で出発しました。普段なら1時間もかからないのに、悪路と大渋滞のため到着に6時間以上を要しました。あれは今思えば火災の炎だったのでしょうが、東の空が赤黒かったことが印象に残っています。その後、救急患者の受け入れだけに専念した大学病院で三日三晩不眠不休で働いた夜、過労のため倒れてしまいました。もちろん、家族にはしばらく会えませんでした。
全力で事にあたりましたが、当時は災害医療の知識がまったくなかったため、何事もぶっつけ本番で対応せざるを得ず、悔しい思いをしました。また、この国には災害時に適切に医療を行うための仕組みがないということも痛感しました。こうした阪神・淡路大震災での失敗や教訓を活かして、より良い災害医療体制作りに貢献することが、助けられなかった患者さんへの罪滅ぼしになると考え、一生の仕事として災害医療に携わることを決意したのです。
 中山 伸一先生
中山 伸一先生
兵庫県災害医療センター
センター長
column 阪神・淡路大震災を経て創設された制度等
1.災害拠点病院
災害時に多発する重篤救急患者の救命医療を行うための高度の診療機能、災害時に地域の重症傷病者を一旦受け入れて、安定化処置を行ってから被災地外へ搬出する広域医療搬送への対応機能、DMATの派遣機能、地域の医療機関への応急用資器材の貸出し機能などを持つ病院。1996年の厚生省(当時)の通知により、耐震構造、EMIS端末の保有、非常用物資の備蓄やライフライン維持機能の保有、ヘリポートの設置などの要件が定められた。
2.災害医療チーム(DMAT)
発災後数時間のうちに災害現場や被災地域に入って救命医療を提供する医療チーム。広域医療搬送にあたっては、搬送患者の選定と順位決定、搬送のための安定化治療や搬送中の治療の継続のほか、搬送に伴う診療情報の引き継ぎや様々な手続きを行うなど、中心的な役割を担う。2005年に発足し、国立病院機構災害医療センターで研修が開始され、2006年には西日本の拠点として兵庫県災害医療センターでの研修も開始された。
3.広域医療搬送計画
広域医療搬送の対象となる患者は、被災地内の災害拠点病院等で選定され、被災地内の航空搬送拠点に移動して搬送順位を決定された後に、順位にしたがって自衛隊機などで被災地外の航空搬送拠点に搬送され、救急車などで被災地外の医療機関に搬送される。広域医療搬送の実現には省庁や行政機関の枠組みを超えた全国的な取り組みが求められるため、現在では東海地震等の大規模地震を想定した事前の広域医療搬送計画が策定されている。
4.広域災害救急医療情報システム(EMIS)
災害時に迅速かつ的確に救援・救助を行うために開発された情報共有システム。①被災地の医療機関の被災状況や稼働状況、患者の受け入れ状況と、全国の医療機関の支援申し出状況を全国の医療機関や医療関係団体、行政機関などが把握する、②DMATの派遣要請や活動状況を管理し、関係者間で情報共有する、③広域医療搬送の際に必要な情報を管理・共有する、の三つの機能を持ち、患者の分散搬送やDMATの支援活動に役立てられる。



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:髙瀬 泉先生
- Information:Spring, 2022
- 特集:大規模災害と医療 ~何が起きるか、何ができるか~
- 特集:災害医療の概要と重要性
- 特集:阪神・淡路大震災
- 特集:東日本大震災
- 特集:「助けが来る」ための仕組み
- 特集:医学生には何ができるか
- Blue Ocean:福島県|佐久間 真悠先生(大原綜合病院)
- Blue Ocean:福島県|小鹿山 陽介先生(公立岩瀬病院)
- チーム医療のパートナー:助産師
- 医師の働き方を考える:医師の男女共同参画 より良い未来を目指して
- 日本医師会の取り組み:日本医師会医学図書館
- 授業探訪 医学部の授業を見てみよう!:横浜市立大学「生化学」
- 同世代のリアリティー:デベロッパー 編
- 日本医科学生総合体育大会:東医体/西医体
- グローバルに活躍する若手医師たち:日本医師会の若手医師支援
- 医学生の交流ひろば:1
- 医学生の交流ひろば:2
- 医学生の交流ひろば:3
- 医学生の交流ひろば:4
- 医学生の交流ひろば:5
- 医学生の交流ひろば:医学生匿名座談会~女子医学生の結婚観を聴いてみた~
- FACE to FACE:上野 裕生 × 川口 菜々子

