特定行為に係る看護師の研修制度(前編)
今回は、研修を修了し「特定行為」を行うことのできる看護師について、その制度の概要と、実際に研修を修了した方の実践の様子を紹介します。
特定行為研修の創設
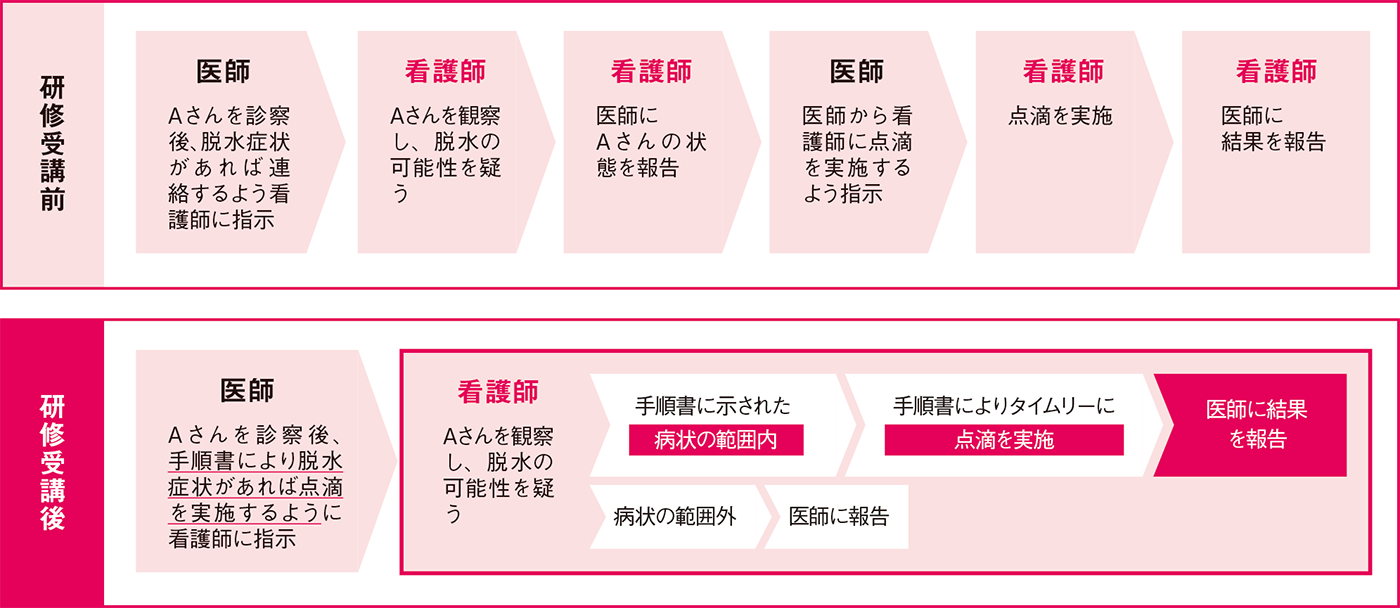
チーム医療を推進し、看護師が役割をさらに発揮するため、2015年から「特定行為に係る看護師の研修制度」(以下、特定行為研修)が開始されました。これは保健師助産師看護師法により規定された制度です。
この制度は、団塊の世代が後期高齢者(75歳以上)になり、要介護者がますます増えることが予想される2025年に向け創設されました。今後さらに高まっていく慢性期医療や在宅医療のニーズに応えるためには、患者さんの状態を見極め、よりタイムリーな対応をする看護師が必要です。この研修を修了した看護師は、医師または歯科医師の判断を待たずに、手順書により、一定の診療の補助が可能になります。
「特定行為」として指定されたのは、次ページ表の21区分38行為です。これらの行為は、実践的な思考力や判断力、高度かつ専門的な知識および技能が特に必要とされるもので、医師または歯科医師が作成する手順書に従って行われます。手順書の具体的な内容は、各医療現場において、医師または歯科医師が必要に応じて看護師等と連携しながら、あらかじめ作成することになっています。手順書には「看護師に診療の補助を行わせる患者の病状の範囲」「診療の補助の内容」などが書いてあります。
特定行為研修の内容
特定行為研修の研修科目は、「共通科目」と「区分別科目」に分かれています。共通科目では、臨床病態生理学や臨床推論、フィジカルアセスメント、臨床薬理学など、すべての特定行為区分に共通する内容について学びます。区分別科目では、特定行為区分ごとに必要な知識および技能について、講義と演習を行います。
2019年からは、「在宅・慢性期領域」「外科術後病棟管理領域」など特定の領域について、実施頻度が高い特定行為をまとめた「領域別パッケージ研修」も行われています。
特定行為研修を受けた看護師は、医学的知識・技術を強化することにより、特定行為の実践のみならず、病態の変化や疾患、患者の背景等を、より包括的にアセスメント・判断できるようになります。これにより、医師や多職種とのコミュニケーションもいっそう円滑になり、より安全で質の高い医療の提供が可能になります。
研修修了者は2887人(2020年10月時点)、研修機関は46都道府県で272機関(2021年2月時点)です。
タスク・シフトの観点から
特定行為研修修了者を積極的に増やすことは、今後の医師のタスク・シフト/シェア推進においても重要となるでしょう。
2019年の厚生労働省の「医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」においては、特定行為研修を修了した看護師を消化器外科に3人配置した病院で、その科の医師による指示の回数が3分の1以下に減り、看護師の残業時間も4割減少したという研究結果*が紹介されています。またこの時に発表された別の病院の調査では、心臓血管外科に2人の特定行為研修修了の看護師を配置した結果、医師1人当たりの年間勤務時間が2割近く減少しました。
また、人的資源が限られている中小病院の慢性期医療・在宅医療においても、特定行為研修を受け、的確な判断や特定行為の実施が可能となった看護師の存在は、施設の維持の観点から今後ますます重要性が高まっていくと考えられます。
それでは、実際に研修を修了した方々の話を紹介します。
*第3回 医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会 参考資料1-2「特定行為研修修了者配置による医師の業務・労働時間への影響」令和元年11月20日



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:真部 淳先生
- Information:Spring, 2021
- 特集:保健所の仕事
- 特集:保健所で働く人たち
- 特集:保健所が担う様々な仕事
- 特集:医学生レポート:保健所の感染症対策について
- 特集:医学生レポート:保健所の災害時の対応について
- 特集:医学生レポート:保健所の医療機関立入検査について
- 特集:医学生レポート:旭川市保健所における「こころの健康」に関する取り組み
- 特集:保健所(行政機関)で働く医師のキャリアとやりがいInterview 藤田 利枝先生 長崎県県北保健所長・対馬保健所長
- 同世代のリアリティー:コロナ禍の先輩医学生編
- チーム医療のパートナー:特定行為に係る看護師の研修制度
- チーム医療のパートナー:特定行為研修を修了した看護師
- withコロナ時代の医学教育
- 医師の働き方を考える:好奇心を持って一日一日できることを精一杯する
- 日本医師会の取り組み:勤務医の声を届け医療政策に反映する
- 日本医師会の取り組み:「新型コロナウイルス感染症対応医療従事者支援制度」の概要
- 日本医科学生総合体育大会:東医体/西医体
- 授業探訪 医学部の授業を見てみよう!:岡山大学形成外科実習内「デッサン・美術鑑賞教室」「県立美術館ワーク」
- グローバルに活躍する若手医師たち:日本医師会の若手医師支援
- 医学生の交流ひろば:1
- 医学生の交流ひろば:2
- 医学生の交流ひろば:3
- FACE to FACE:田谷 元 × 原 明広