日本医師会の取り組み
検案に関する日本医師会の取り組み
遺族に寄り添う立場として死因究明のための体制を整える
渡辺弘司日本医師会常任理事に、日本医師会が行っている検案に関する取り組みについて聴きました。
検案の意義と課題
――渡辺先生は常任理事として検案分野を担当しています。検案とはそもそも何でしょうか?
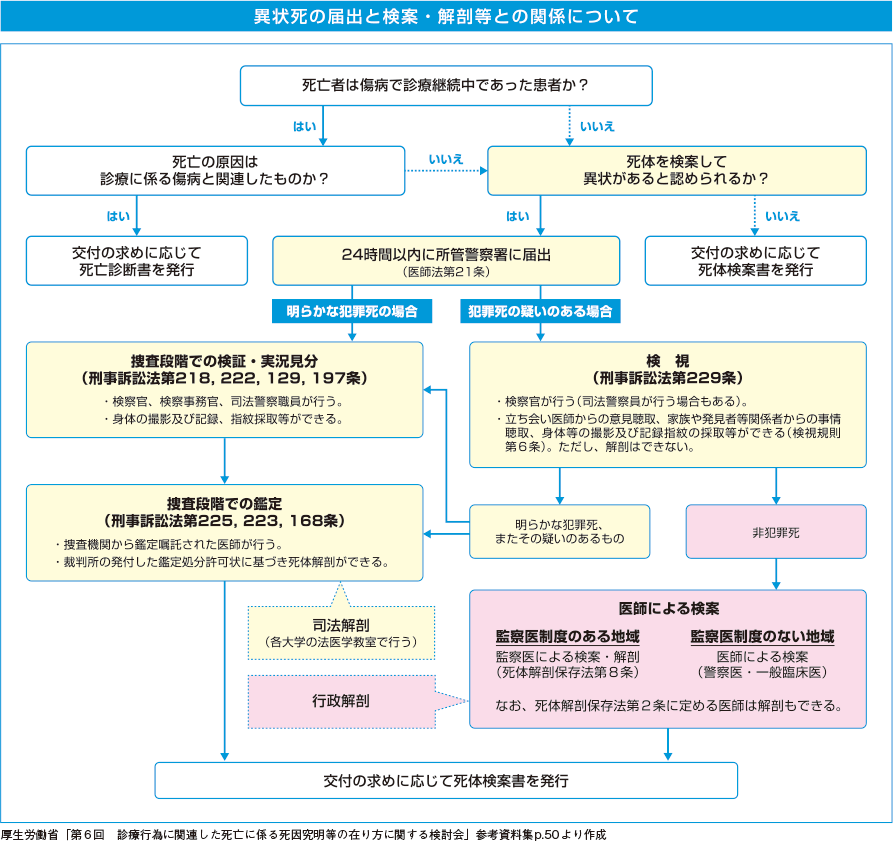
渡辺(以下、渡):医師が、死体について、死亡の事実を医学的に確認することを言います。
医師は法律で死亡診断書、死体検案書等の文書の作成交付を義務付けられています*。死亡診断書と死体検案書のいずれを交付すべきかについては、判断に戸惑うこともありますが、原則的には、医師が「自らの診療管理下にある患者が、生前に診療していた傷病に関連して死亡したと認める場合」には死亡診断書を、それ以外の場合には死体検案書を交付します。また、医師は自ら診察しないで診断書(死亡診断書を含む)を交付することが医師法第20条の規定により禁じられていますが、例えば、診療中の患者さんが死亡した場合、これまで診療を行ってきた医師は、死亡に立ち会えなくても、死亡後あらためて診察を行い、生前に診療していた傷病に関連する死亡であると判定できる場合には死亡診断書を交付することができます。
また、死亡者が診療継続中の患者でない場合には、医師は警察の依頼により、警察の検視に立ち会って、医学的に死因や死亡時刻などを推定し、死体検案書を交付します。
――死因究明をする意義は何でしょうか?
渡:第一に、死亡に至った過程を可能な限り究明することで、「死因を知りたい」という遺族の気持ちに応えることができます。死亡に関する医学的・客観的な事実を証明することは医師の業務であり、責務でもあります。
公衆衛生の観点から、できるだけ正確な死因を統計に反映するという意義もあります。死因統計は国民の保健・医療・福祉に関する行政の重要な基礎資料として役立つとともに、医学研究をはじめとした各分野においても貴重な資料となります。統計データをもとに疾病を予防できる可能性も出てきます。
また、犯罪抑止の観点からも、正確な死因究明は重要です。
――検案業務に関して、問題点や課題はありますか?
渡:昨今は毎年のように大規模災害が起こっており、また今後ますます在宅死も増加していくと考えられるため、医師が検案を行う事例も増えていくでしょう。しかし、地域によっては検案医が不足し、一部の医師に負担が偏ってしまっているところもあります。
また、多くの医師はなかなか検案に触れる機会がありません。検案業務に特別な資格が必要なわけではありませんが、大学のカリキュラムや研修の項目で、検案の診断の仕方や書類の書き方について習う機会はほとんどないため、開業して初めて検案に触れることになり、警察から急に呼ばれて「脊髄液を取ってください」などと言われ戸惑ってしまうこともあると思います。事前に知識を身につける機会が必要だと考えます。
検案の研修と効率化
――それらの問題点について、日本医師会ではどのような取り組みをしているのですか?
渡:厚生労働省からの委託を受け、非会員でも受けることができる無料の死体検案研修会を開催しています。すべての医師を対象とした基礎編と、日頃検案業務に従事する機会の多い医師に向けた上級編があり、コロナ禍の現在ではe-ラーニング形式で実施しています。
また、2014年に「警察活動に協力する医師の部会(仮称)」連絡協議会を設置しました。各都道府県医師会と協力して、警察活動に協力する医師の全国組織化を図り、より一層の人材確保や能力向上、大規模災害時の迅速な検案活動の実施等を目指しています。
その他、死亡診断書や死体検案書の作成・提出等、将来的にはすべてを電子化して効率化を図ることを提唱しています。電子化により統計化までの時間を飛躍的短縮でき、公衆衛生や医療上の施策に直ちに反映させられるという大きなメリットもあります。
――最後に医学生へのメッセージをお願いします。
渡:検案業務は目立たない活動ではありますが、様々な観点から非常に重要な医師の仕事です。若い皆さんにもぜひ関心を持っていただきたいですね。もし興味を持ったら、地元の医師会に気軽に声をかけていただけたら幸いに思います。
*いわゆる医師の応招義務を定めた医師法第19条は、その第2項で、「診察若しくは検案をし、又は出産に立ち会った医師は、診断書若しくは検案書又は出生証明書若しくは死産証明書の交付の求があった場合には、正当な事由がなければ、これを拒んではならない」と規定している。

渡辺 弘司
日本医師会常任理事
(クリックで拡大)
※取材:2021年7月
※取材対象者の所属は取材時のものです。



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:佐藤 健太先生
- Information:Autumn, 2021
- 特集:チームで学ぶ、チームが学ぶ
~組織学習を支えるチーム・マネジメント~ - 特集:第1講 人は生来怠け者?働き者?
- 特集:第2講 経営学の理論と人間観の変遷
- 特集:第3講 変容する過程としての学習
- 特集:第4講 「学習する組織」とは
- 特集:第5講 「学習する組織」を支えるチーム学習
- 特集:第6講 他者と出会い、対話する
- 同世代のリアリティー:コロナ禍で就職活動して 編
- チーム医療のパートナー:臨床検査技師(医師会の臨床検査センター)
- Blue Ocean:新潟県|田中 健太郎先生(新潟大学医歯学総合病院)
- Blue Ocean:新潟県|嶋 俊郎先生(長岡赤十字病院)
- 医師の働き方を考える:様々な経験を積み重ね しなやかに歩んでいく
- 日本医師会の取り組み:検案に関する日本医師会の取り組み
- 日本医科学生総合体育大会:オンライン東西医体座談会 Part2
- 授業探訪 医学部の授業を見てみよう!:国際医療福祉大学「Journal Club Presentation」
- グローバルに活躍する若手医師たち:日本医師会の若手医師支援
- 医学生大募集!ドクタラーゼの取材に参加してみませんか?
- 医学生の交流ひろば:1
- 医学生の交流ひろば:2
- FACE to FACE:大見謝 望×大庭 千穂

